(Este artículo fue traducido, adaptado e impreso con autorización exclusiva del grupo de revistas de Review de Jobson Medical Information. Su reproducción está prohibida).
Cómo hacer algo más que “esperar lo mejor”, cuando se trata de la satisfacción de una LIO Premium.
Inevitablemente, el descontento llega al campo de las lentes Premium. Sin embargo, hay una serie de pasos que los cirujanos pueden llevar a cabo tanto antes como después de la operación para reducir la probabilidad de estos escenarios difíciles. “Hay que tener un mecanismo para lidiar con el paciente infeliz, una vez que está en el otro lado de la cirugía”, dice Kevin Miller, MD, profesor de oftalmología clínica y cátedra Kolokotrones en Oftalmología en la Facultad de Medicina David Geffen de la UCLA. “Antes de la cirugía, es cuestión de explicar lo que podemos hacer”.
Aquí, cirujanos de cataratas experimentados comparten sus mejores consejos y técnicas para lidiar con pacientes de lentes Premium infelices y ofrecen perlas para mitigar los resultados no deseados.
Mantenga la calma y continúe
“Hay que ver el caso. Una cosa es cuando se trata de un paciente infeliz con un lente premium; otra, es cuando ese paciente le ha sido remitido; y otra es cuando un paciente se le acude, por su cuenta, para obtener una segunda opinión”, dice Steven G. Safran, MD, que está en la práctica privada en Lawrenceville, Nueva Jersey. “La dinámica de estas interacciones es muy diferente. Por lo general, los pacientes se muestran menos enfadados cuando son remitidos a mí por otro médico. El paciente aún sigue el plan de ese médico, sigue en su equipo. La mayoría de sus quejas son bastante razonables: disfotopsias negativas, problemas de la superficie ocular.
“Cuando un paciente acude por su cuenta, muy a menudo ha dejado a su médico y ha perdido la esperanza”, continúa. “Viene y suele estar más enfadado; lo que quiere es que le valide su miseria, y es muy importante no hacerlo! En vez de eso, lo que tenemos que hacer es agotar las inquietudes del paciente. ¿Por qué está descontento? ¿Tiene expectativas realistas? ¿Es un problema relacionado con la lente? ¿Un error refractivo residual? ¿Un problema anatómico? ¿Está enfadado por el dinero que ha gastado? Averigua adónde quiere ir el paciente y cómo puede llevarlo ahí”.
Cuando su propio paciente se queja, puede ser difícil no tomárselo como algo personal. “Ponerse a la defensiva y desviar la culpa es una primera reacción común”, dice el Dr. Miller, “pero es importante dar un paso atrás y centrarse en los próximos pasos. Este paciente está frustrado con la situación y puede tener un poco de miedo de cómo será su vida en el futuro. Escuche al paciente, hágale saber que entiende y repítale sus inquietudes, como se lo haría cualquier psicólogo. Hágale saber al paciente que hay un plan en marcha y que usted se apegará a él. Lo peor que podemos hacer es abandonar al paciente”.
El Dr. Miller dice que, en este punto, puede que no sea posible lograr el resultado que el paciente está buscando, pero podemos prometerle hacer todo lo posible. “Nadie puede prometer la perfección, y la gente se da cuenta de que así es la vida”, dice. “Lo que los pacientes no buscan es que los echen a la calle”.
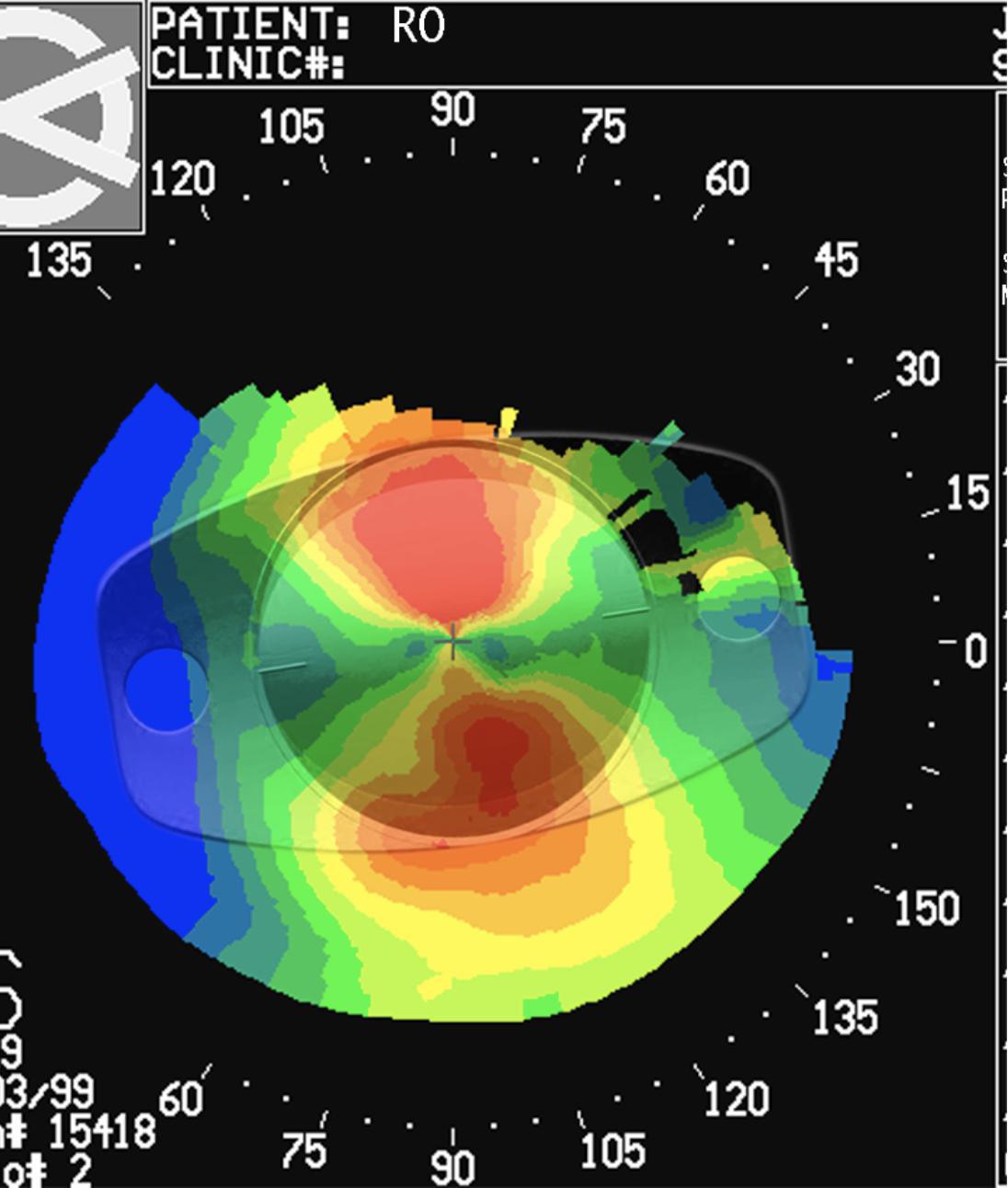
Las LIOs tóricas pueden terminar fuera de su eje por varias razones, incluido el posicionamiento incorrecto en el momento de la cirugía, el cálculo incorrecto del eje inclinado postop o la rotación tras la implantación. (Cortesía, Dr. Kevin Miller)
No hay soluciones mágicas
Las expectativas poco realistas sobre lo que se puede lograr con la cirugía o la tecnología de lentes intraoculares son una razón común para la frustración del paciente. “Hay mucha publicidad sobre las lentes Premium; sin embargo, todo en el mundo de las cataratas es una compensación o un compromiso”, dice el Dr. Miller. “Se renuncia a algo para obtener algo. Por ejemplo, el paciente puede estar renunciando a la capacidad de dirigir su mirada a la luz por la noche y no ver halos para tener una lente multifocal. Tenemos que aconsejar a los pacientes que los halos son solo una de las realidades de los multifocales. Dicho esto, la mayoría de los pacientes de multifocales están bastante satisfechos y la elegirían nuevamente si se les diera la oportunidad”.
El Dr. Safran señala que la mayoría de las lentes Premium tienen peor calidad de visión que las monofocales. “Las lentes Premium a menudo se venden como mejoras, pero los pacientes deben comprender que no son mejores ni mejoradas”, dice. “No hay lente que lo haga todo a la perfección. Les explico a los pacientes que la lente con la que pueden estar descontentos haría muy feliz a otro paciente. Es cuestión de hacer la combinación correcta”.
“Me aseguro de decirles a todos los pacientes de multifocales con antelación que ‘no voy a sacarlos de las gafas’, algo que a menudo tengo que recordarles a los insatisfechos”, dice el Dr. Miller. “Los multifocales no eliminarán la necesidad de gafas, pero pueden reducir nuestra dependencia”.
Los cirujanos dicen que también es importante establecer las expectativas de los pacientes para el postoperatorio temprano. “Los pacientes son bastante tolerantes si saben que no serán esclavos de lo que sea que están experimentando en ese momento y que su médico tiene un plan”, señala el Dr. Miller.
Acerca de la frustración postoperatoria temprana, las quejas suelen derivar de la sensación de cuerpo extraño proveniente de la incisión y, ocasionalmente, de algún edema corneal. “La visión de lectura parece verse particularmente afectada en pacientes multifocales cuando hay algún edema corneal central”, dice el Dr. Miller. “Les digo a todos los pacientes multifocales que el día siguiente a la cirugía notarán que su visión a distancia vendrá primero. Eso se agudizará primero y luego, unos días más tarde, su visión de lectura comenzará a aparecer.
“También les digo que no se asusten si su visión de lectura no es tan buena con un solo ojo operado”, añade. “Las multifocales dividen la luz, por lo que el contraste no será tan bueno como el de su otro ojo, que aún no ha sido operado. Les digo que una vez que su otro ojo esté operado, los dos ojos trabajarán juntos y, así, verán el aumento en el contraste que se produce con la binocularidad y, por consiguiente, apreciarán la visión de lectura”.
“Cuando veo al paciente el primer día, es demasiado pronto para evaluar cuál es la sorpresa refractiva, si la hay”, dice Sumitra Khandelwal, MD, profesora asociada de oftalmología en Baylor College of Medicine, Cullen Eye Institute, y directora médica del Lions Eye Bank of Texas, en Houston. “Esperar a que se refracte también le dará al paciente tiempo para experimentar su nueva visión. Cuando los trae de vuelta, si está satisfecho, es genial que el resultado le esté funcionando. Si todavía está descontento, lo miraremos más de cerca”.
“En el período postoperatorio, informe a su paciente que la hinchazón corneal es normal y que la visión mejorará a medida que se calme”, dice el Dr. Miller. “Si al paciente le preocupa un futuro error de refracción, asegúrese de decirle que tiene un plan para eso, ya sean gafas o mejoras de LASIK/PRK”.
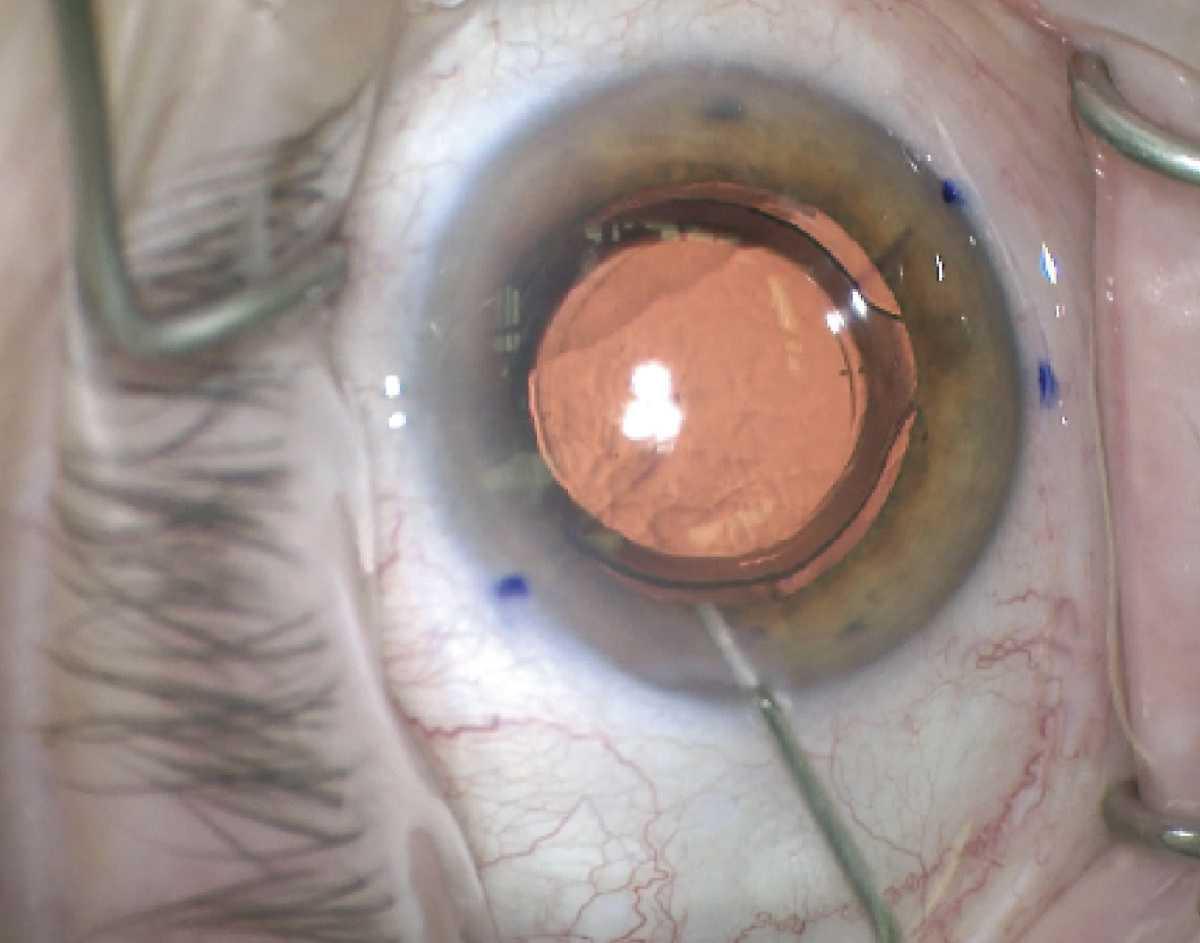
El cirujano alinea la lente tórica con el eje inclinado del astigmatismo postop. (Cortesía, Dr. Kevin Miller)
Preparándose para el éxito
Minimizar las posibilidades de que el paciente se sienta frustrado comienza desde el inicio. Detectar problemas potenciales desde el principio guiará su charla con el paciente y le ayudará a establecer expectativas realistas.
“Dependemos en gran medida de la imagenología de Placido-disc o Scheimpflug, como Pentacam o Galilei, para asegurarnos de que la topografía es buena y está suave”, dice James Loden, MD, quien trabaja en la práctica privada en Loden Vision Center, en Nashville. “Una de las cosas más importantes es asegurarnos de que el paciente no tenga sequedad crónica o astigmatismo irregular. A continuación, también vemos la OCT de la mácula de cada posible paciente Premium. No queremos ser sorprendidos por una membrana epirretiniana no reconocida, un agujero macular laminar, agujero macular parcial, o cualquier cosa que pueda causar una posible distorsión de la visión. Si el paciente está pagando $ 5,000 por una LIO Premium no espera que se pierda un diagnóstico y se lo diga después del hecho de que hay un problema. Quieren saberlo de antemano. Así que es mucho más efectivo simplemente no programar al paciente para un servicio Premium que tener que reembolsarlo y pasar por ese proceso después”.
La Dra. Khandelwal dice que la biometría preoperatoria y la queratometría meticulosas ayudarán a evitar sorpresas refractivas después de la cirugía de cataratas. “Nunca queremos usar una sola fórmula para pacientes con cataratas refractivas”, explica. “Vemos varias fórmulas. Lo más importante es asegurarse de tener buenos datos, de que su queratometría, longitud axial y otras mediciones sean fiables para evitar errores refractivos.
“En segundo lugar, evaluar y abordar realmente el astigmatismo, especialmente el astigmatismo contra la regla”, continúa. “Es muy fácil descartar pequeñas cantidades de astigmatismo e implantar una lente Premium no tórica. Pero si vas a terminar dejando un astigmatismo residual, contra la regla, es posible que quieras seguir adelante y dar el paso adicional para poner una lente tórica que corrija la presbicia. Ciertamente no le está costando más dinero al paciente ni a su consultorio, pero realmente puede afectar el resultado. Trate de minimizar el astigmatismo a menos de 0,5 D”.
Cuestiones anatómicas
La óptica de las lentes difractivas tiene frentes de onda muy complejos que se ven fácilmente afectados por la patología ocular y el astigmatismo. “Las lentes multifocales tienen pasos de difracción que crean patrones de luz en fase y fuera de fase”, explica el Dr. Safran. “Cualquier cosa que disperse la luz, como el ojo seco o la guttata corneal, alterará la calidad de la visión con estas lentes”.
La patología ocular que no se identifica preoperatorio o que surge postoperatorio a menudo es una causa de disgusto del paciente. Estos son algunos de los problemas a tener en cuenta:
• Ojo seco. “El ojo seco es muy común y debe abordarse antes de la cirugía”, dice la Dra. Khandelwal. “Ponga al paciente en un régimen que le funcione para mejorar su superficie ocular y asegúrese de informarle que puede necesitar permanecer en este régimen de por vida para obtener la mejor calidad de visión de sus lentes. Es muy importante establecer la expectativa de que algo más va a afectar su visión.
“En el postoperatorio, si desarrolla una enfermedad de la superficie ocular, es importante determinar si se trata de deficiencia acuosa, ojo seco evaporativo o una combinación de ambos para adaptar el tratamiento”, explica.
Los tapones lagrimales, las lágrimas artificiales, el aerosol nasal Tyrvaya, Restasis, Xiidra, los esteroides y los inmunomoduladores son algunas opciones. “La expresión térmica se puede realizar en el consultorio para mejorar los resultados de los pacientes”, dice. “Lo ideal es diagnosticarlos y tratarlos antes de la cirugía”.
• Distrofia de la membrana basal anterior. Al igual que el ojo seco, uno de los desafíos de la DMBA es que empeora después de la cirugía de cataratas. “El paciente que no sabe que tiene DMBA se sentirá muy frustrado si empeora después de la cirugía”, dice la Dra. Khandelwal. “Para obtener el mejor resultado, es posible que desee tratar la DBMA con queratectomía superficial o un manejo médico con anticipación”.
• Problemas en los párpados. Algunos pacientes se quejan de lagrimeo después de la cirugía de cataratas. La Dra. Khandelwal dice que mire cuidadosamente los párpados para asegurarse de que los pacientes no tengan ptosis leve, lagoftalmo inferior o conjuntivocalasia. “Algunos de ellos pueden empeorar un poco después de realizar cualquier procedimiento que abra el párpado”, señala.
• Astigmatismo irregular. “El astigmatismo irregular es un dolor”, dice el Dr. Miller. “La mayoría de los pacientes no quieren usar lentes de contacto rígidas para ocultar la irregularidad. A veces podemos aplicarles gotas mióticas para reducir el diámetro de la pupila, de modo que no vean tanto de su córnea irregular. Sin embargo, muchos pacientes no quieren ponerse gotas todos los días para reducir el tamaño de la pupila porque el cirujano no identificó su irregularidad antes de tiempo”.
• RK o LASIK previos. “Desaconsejaría las lentes multifocales en cualquier paciente con queratotomía radial previa”, dice el Dr. Loden. “Estos ojos tienden a ser muy impredecibles y la visión fluctúa mucho. También tienden a tener muchas aberraciones de orden superior que interactúan con la lente multifocal. Yo también tendría cuidado con los ojos post-LASIK. Si el paciente tiene mucha aberración esférica o cualquier astigmatismo residual o ablaciones descentradas, definitivamente no le coloque una lente multifocal. A estos pacientes será difícil complacer”.
• Patología retiniana. Los agujeros lamelares, la retinitis pigmentosa, la retinopatía diabética obvia, cualquier cosa más allá de la degeneración macular leve y las membranas epirretinianas que involucran la fóvea, darán como resultado una mala calidad de visión con lentes Premium. “Repito la OCT de la mácula porque a veces hay un edema macular sutil o un empeoramiento sutil de una membrana epirretiniana que desea asegurarse de atrapar”, dice la Dra. Khandelwal.
• Arrugas capsulares. “Las arrugas u opacidades capsulares son causas muy comunes de frustraciones en los pacientes”, dice el Dr. Miller. “Cuando el error refractivo es bueno, prácticamente no se prescribe el uso de gafas, y el paciente todavía no está contento, la mayoría de las veces hay algunas arrugas en la cápsula detrás del implante de la lente. Les digo a esos pacientes que las arrugas pueden desprenderse con el tiempo o pueden empeorar con el tiempo, y de cualquier manera tenemos que esperar hasta que la cápsula se bloquee y sujete el implante de lente de forma segura antes de que podamos abordarlo. Traiga ese paciente de vuelta seis meses después para reevaluarlo y, en última instancia, realice una capsulotomía con láser”.
• Neuralgia. Muchos pacientes tienen neuralgias sutiles de la incisión. “Cada vez que hacemos un corte en la córnea, estamos cortando a través de las terminaciones nerviosas, y esas terminaciones no siempre se regeneran normalmente”, dice el Dr. Miller. “Entonces, los pacientes pueden tener una especie de sensación rara en la incisión. A veces es solo una cuestión de apoyar al paciente durante su fase de recuperación, lo que puede llevar varios meses”.
• Problemas neurológicos. En casos particulares, si hay alguna cuestión de atrofia del nervio o glaucoma, el Dr. Loden también observa el nervio para asegurarse de que no haya nada neurológico que afecte el resultado.
• Zónulas sueltas. “Este es un ejemplo de lo que se llamamos ‘condición potencialmente problemática’, en la que uno probablemente podría salirse con la suya, pero en el futuro, puede que no se salga tan bien”, dice el Dr. Miller. “Un paciente con zónulas sueltas y pseudoexfoliación, por ejemplo, puede tener un cristalino perfectamente centrado durante unos años, pero con el tiempo el cristalino puede comenzar a descentrarse y así lo hará la calidad de la visión. En este caso, sería más prudente optar por una lente monofocal, de modo que si la lente se descentrara en el futuro, la visión no se degradaría tanto como con una multifocal, que depende en gran medida del centrado”.
• Patología interocular. La desalineación ocular, por ejemplo, puede indicar desde el principio que el candidato está cualificado para una Premium. “Un paciente de cataratas con buena visión potencial sin patología ocular, pero con desalineación ocular, podría tener una excelente visión de lejos en ambos ojos o multifocalidad, pero cuando usan sus ojos juntos tendrán visión doble, lo que requerirá gafas prismáticas”, dice el Dr. Miller. “Dado que de todos modos necesitarán gafas, ¿por qué no darles gafas progresivas con prismas?”
Cuando es la lente
Es importante distinguir los problemas anatómicos de los problemas relacionados con las lentes al determinar por qué un paciente Premium no está contento. “Si un paciente tiene una multifocal y está frustrado con deslumbramientos, halos y su calidad de visión, y me dice que no le importa llevar gafas; entonces, obviamente, la multifocal no es la mejor opción de lente para él”, explica el Dr. Safran. “Luego hay que ver los riesgos asociados con un intercambio de lente.
“Cada lente tiene su cajita de temas que uno esperaría escuchar”, continúa. “Si un paciente me acude con un PanOptix y se queja de deslumbramiento y halos, esas son cosas razonables para que alguien con una trifocal las experimente. Si un paciente tiene un EDOF de Symfony y se queja de destellos, eso también es razonable. Si, por otro lado, se quejan de la calidad de la visión con Symfony, entonces es poco probable que sea un problema relacionado con la lente, puede ser otra cosa”.
El Dr. Loden dice que su práctica utiliza el índice de dispersión ocular de Visiometrics para evaluar la función de transferencia de modulación de la lente. “La mayoría de las veces encontraremos que estos ojos están muy aberrados y la calidad de la visión que el paciente informa es realmente muy pobre”, dice. “Si no tenemos una explicación patológica de por qué esto ocurre, probablemente sea la óptica de la lente multifocal. Lo que descubrimos es que para muchos de estos pacientes, simplemente explantar la multifocal e intercambiarla por una monofocal mejorará terminantemente el índice de dispersión ocular y la función de transferencia de modulación”.
Procedimientos refractivos y basados en lentes
“La razón número uno de la insatisfacción de los pacientes es el error refractivo”, dice el Dr. Loden. “Si el paciente llega diciendo que no está satisfecho con la calidad de su visión, a menudo se trata de un error refractivo no diagnosticado - incluso, puede que sea de tan solo un cuarto de dioptría.
“El paciente multifocal o trifocal promedio perderá una línea de visión por cada cuarto de dioptría de astigmatismo residual”, explica. “Por lo tanto, es posible que tenga a un paciente de +0,25 o -0,75 (el equivalente esférico de eso es realmente bajo, ±0,5 D). Sin embargo, el paciente se queja a gritos de que no está contento con su visión. El problema es que muchos médicos ignoran estos números “bajitos” de astigmatismo; no obstante, algunos pacientes no están contentos con eso. Y lo único que puede tratar esa “pequeña cantidad” es el retoque PRK o LASIK”.
El Dr. Loden agrega que, aunque su práctica desaconseja las consultas de autorremisión, en esos casos realiza pruebas rigurosas que incluyen Design. “Hacemos una refracción manifiesta basada en nuestras mediciones de Design, además de un examen completo”, dice.
El Dr. Safran dice que entre dos tercios y tres cuartas partes de los pacientes insatisfechos que le remitieron no tuvieron un buen resultado refractivo. «Nadie va a estar contento con una lente multifocal o EDOF en la que el resultado refractivo no es el adecuado”, afirma. “Los autorrefractores no siempre son precisos con las EDOFs. Si el técnico sigue al autorrefractor y coloca esos datos en el foróptero, la refracción del paciente puede estar alterada, creando muchos problemas. Muy a menudo veo a pacientes que no están contentos con sus lentes multifocales y, en realidad, hay un error refractivo +1 D en lugar de plano, como pensaba el médico. Ahí está su respuesta al disgusto”.
La Dra. Khandelwal está de acuerdo en que la refracción postop debe realizarse con cuidado en pacientes a los que se les implantaron lentes EDOF. “Es fácil decirles: ‘¡Oye, son 20/20! Deberían estar felices. Pero es importante dar un paso más para que su técnico refracte”, dice. “A veces no se captó un poco de astigmatismo o potencia positiva. Coloque una lente de contacto blanda en el paciente y corrija parte de ese error refractivo. Si están realmente satisfechos con el resultado (normalmente le doy un poco de tiempo y luego repito la refracción para asegurarme de que sea estable), entonces puede realizarles un procedimiento refractivo corneal más adelante. Esta es una forma de manejar los errores refractivos”.
“Si resulta que el paciente tiene un error refractivo, una opción fácil es darle unas gafas”, dice el Dr. Miller. “Las lentes de contacto son otra opción; sin embargo, casi nadie en la franja etaria de las cataratas quiere usar lentes de contacto, porque a menudo sus ojos están un poco secos y eso es todo una molestia.
“Las opciones refractivas incluyen PRK y LASIK”, continúa. “Cada una tiene sus ventajas y desventajas. PRK es un procedimiento doloroso y los pacientes mayores tardan de dos a tres meses en asentarse. No es muy predecible para pequeñas correcciones. LASIK ofrece una recuperación más rápida, pero en mi experiencia hay un poco más de tendencia a que produzca ojo seco. Dicho esto, si tiene que hacer una mejora, es mucho más fácil hacer LASIK que PRK. PRK requiere raspar la córnea, lo que resulta incómodo en la fase de recuperación. SMILE no es una opción para mejorar la cirugía de cataratas porque las correcciones que estamos haciendo son más pequeñas en promedio que las que trata SMILE.
“A veces, las incisiones relajantes son la mejor opción”, señala el Dr. Miller. “Se pueden realizar en pacientes con algún astigmatismo mixto, o tal vez el error refractivo esférico equivalente es cero o cercano a cero y el paciente tiene algún cilindro, y el estado del saco capsular no es importante.
“Para el astigmatismo residual después de las LIOs tóricas, si el saco capsular está intacto y el paciente no está muy lejos de la cirugía de cataratas, el reposicionamiento de la LIO tórica es una buena opción, si el error refractivo esférico equivalente está dentro de los 0,5 D del target”, continúa. “Si es mayor que 0.5 D, un intercambio de LIO tórica puede ser el mejor enfoque”.
El Dr. Safran dice que es rápido para hacer el intercambio de lente, ya que hace alrededor de cuatro o cinco por semana. «Me siento muy cómodo intercambiando lentes», comenta. “Lo que no se quiere hacer es cavar un agujero más profundo y dificultar el tratamiento de los problemas del paciente como, por ejemplo, haciéndole LASIK sobre el cristalino que tiene. Si no están contentos con la lente, prefiero quitársela antes de doblar la apuesta. A veces, el cristalino se inclina o se disloca, y luego un cirujano realiza un LASIK sobre él compensando la córnea por un problema con el cristalino”.
“Si cree que el paciente no tolera la lente debido a disfotopsias, deslumbramientos, halo o rayas durante la noche, evite hacer una capsulotomía posterior hasta que esté absolutamente seguro de que la lente va a permanecer en el ojo para siempre”, aconseja la Dra. Khandelwal. “Ciertamente se puede hacer, pero le va a complicar mucho la vida si el paciente tiene una cápsula posterior abierta”.
Precios de servicios adicionales
Si el paciente requiere un intercambio de LIO, asegúrese de averiguar en su consultorio cómo abordará el regreso al quirófano, dice la Dra. Khandelwal. “Un procedimiento refractivo corneal como LASIK o PRK es un poco más fácil en términos económicos. No obstante, para los pacientes que necesitan volver al quirófano, hay que considerar sus deducibles y cómo se va a reemplazar la lente. Quiere tener un plan implementado antes de su primer caso desafiante. Si va a colocar algún tipo de LIO, debe saber cómo sacarla. Los intercambios de LIO pueden ser muy útiles para algunas de estas sorpresas refractivas”.
Si la tórica no está alineada, el Dr. Loden lleva al paciente de regreso al quirófano de forma gratuita. “Somos dueños de nuestras instalaciones quirúrgicas, por lo que llevamos al paciente de vuelta y volvemos a alinearla”, dice. “Eso es parte de nuestro proceso, aunque es muy raro porque nuestra plataforma láser [Lensar] se integra con nuestro sistema de topografía. Utiliza el reconocimiento del iris en tiempo real para marcar el eje del astigmatismo en la cápsula posterior. Entonces, podemos ver inmediatamente en el primer día posoperatorio si la lente está alineada en las etiquetas capsulares que están premarcadas por el láser. También podemos ver si la lente giró durante la última semana, pese a que la rotación de la lente es rara hoy en día”.
El Dr. Loden dice que hace unos 15 años, cuando su consultorio entró por primera vez en el negocio de las LIOs Premium, cobraban por separado por la lente multifocal o acomodativas y el procedimiento de mejora LASIK o PRK. “Sin embargo, descubrimos que los clientes estaban realmente descontentos con ese modelo”, dice. “De hecho, algunos nos acusaron de perder deliberadamente la potencia de la LIO para que pudiéramos cobrarles por un retoque LASIK. Ahora utilizamos un paquete en el que todo está incluido, desde el láser YAG hasta los tratamientos LASIK, PRK y para el ojo seco.
“Hemos estado haciendo eso durante muchos años y ha sido el mejor proceso para nosotros, no tratar de dividirlo”, continúa. “Si el paciente tiene alguna duda sobre por qué nuestro precio es un poco más alto, le explicamos que es un precio con todo incluido. No vamos a volver a pedirle nada más. Lo que se incluye hará que el paciente cruce la línea de meta y esté satisfecho con el resultado”. Y añade, “hemos tenido bastante éxito con la lente ajustable por luz para algunos de estos ojos complejos a los que no les iba bien con las multifocales, pero que querían tener una visión 20/20”.
El consultorio del Dr. Miller ofrece un servicio llamado “mejoras refractivas postoperatorias”. “Es como un plan de seguro”, explica. “El paciente tiene la opción de pagar $500 por esto, y si necesita PRK o LASIK después, ya está cubierto. Nuestros costes para LASIK o PRK son mucho más altos que $500, pero lo obtienen por $500. Si no lo necesitan, entonces han perdido el dinero, como con los seguros típicos”.
Perlas para el éxito
Los cirujanos de cataratas ofrecen estos consejos:
• Espere a que haya una frustración preop. “Si opera a un paciente con una catarata grave es más probable que esté contento con lo que hace por él”, dice el Dr. Safran. “Muchos médicos están operando a las personas antes de que tengan cambios significativos en las cataratas. Muchos están haciendo más lensectomía refractiva. Es mucho más fácil frustrar a un paciente si no lo estaba desde el principio. Trato de posponer la cirugía de cataratas hasta que creo que el paciente tiene suficiente hambre como para que la comida sepa bien. Esperar hasta que estén desilusionados es una buena manera de hacerlos felices.
• Implantar en función de la probabilidad de éxito. “Trabajo principalmente en una práctica de referencia en la universidad, donde veo todos los problemas que ocurren en la comunidad”, dice el Dr. Miller. “Creo que es realmente importante no presionar con lentes multifocales y EDOF a las personas que no son buenas candidatas para ellas. He visto a pacientes que han hecho queratotomía radial o PRK o LASIK recibiendo multifocales. A veces tienen suerte, y funciona, pero veo a algunos en los que no funciona. Entonces, tenemos que preguntarnos ¿por qué el cirujano hizo eso?
“Queremos implantar en función de la probabilidad de éxito”, continúa. “Cuando tenemos a un paciente con cirugía refractiva previa, las probabilidades de obtener la potencia perfecta de la lente no son las mejores, de modo que nos estamos preparando para la decepción.
“Una de las cosas que más me molestan es que veo que los incentivos financieros sesgan el juicio de los médicos”, añade. “A veces se salen con la suya y a veces no. Aproximadamente la mitad de mis pacientes - y como consultorio de referencia en su mayoría, me dirijo un poco hacia los pacientes con mucha patología - no son elegibles para multifocales o EDOFs, y otro 80% de ellos no necesitan lentes tóricas. Entonces, tal vez un tercio de mis pacientes, en general, obtendrán una lente Premium y los otros dos tercios no. Y eso está bien.”
• Maneje la lente con cuidado. “Es importante nunca tocar la óptica”, dice el Dr. Miller. “Deje la lente en el compartimento de carga del inyector hasta que esté lista para su implantación”.
• No mezcle y combine multifocales. “Las multifocales funcionan mejor cuando hay una suma binocular de lejos y de cerca”, dice el Dr. Miller. “Si las dos lentes tienen diferentes puntos focales de cerca, esto no ocurrirá de manera óptima. Los pacientes siempre preferirán un ojo sobre el otro y culparán a la LIO en el ojo que ve peor por cualquier bajo rendimiento”.
• Escuche con cuidado y atentamente al paciente. El lenguaje corporal del médico envía un mensaje importante al paciente que puede invalidar fácilmente cualquier palabra hablada. “No se puede estar mirando un ordenador o un estudio”, dice el Dr. Safran. “Tenemos que mirar y escuchar al paciente. ¿De qué se queja? Queremos tener una idea de ellos, de lo que les molesta, de cuál es la naturaleza de su queja. Trate de determinar si es una queja razonable o un problema económico. O que quizás realmente no necesitaba cirugía. Ponga todo junto y luego invente una estrategia para dejarlos contentos”.
• Use montura de prueba para demostrar los posibles resultados visuales. “Es muy difícil para los pacientes entender cómo podría verse su visión después de las mejoras en un entorno de foróptero. Así que puse las lentes indicadas en una montura de prueba; las puse y les dejé caminar por el consultorio. Digo: “Esto simulará lo que podrá ver después de que hagamos el procedimiento de mejora”. Les digo que miren revistas, caminen por el pasillo, salgan por la puerta, caminen afuera para simular la vida real. Si esto se ve bien, entonces les digo que probablemente podamos resolver su queja con LASIK o PRK. Si no resuelve su problema u otros, entonces se vuelve un poco más complicado.
• No pase por alto la contribución del vítreo. “El vítreo en sí es a menudo turbio y degenerativo, y eso interrumpe mucho más el frente de onda de una lente multifocal o difractiva”, dice el Dr. Safran. “Muy a menudo, una vitrectomía ayudará a estos pacientes, y no necesariamente tiene que hacer un intercambio de lentes”.
Añade que escuchar atentamente cómo el paciente describe su visión puede darnos pistas sobre los problemas del vítreo. “¿Están describiendo algo que es constante o varía?”, pregunta. “Pueden decir cosas, como ‘está nublado, pero no siempre’ o ‘si miro a la izquierda o a la derecha, no está tan nublado’ o ‘es como una nube que pasa delante de mí”.
“A veces el paciente se queja de su visión, pero no ve muchas moscas volantes”, dice la Dra. Khandelwal. “No todos los casos requerirán vitrectomía. A menudo informo a los pacientes sobre el empeoramiento de las moscas volantes vítreas y les hago saber que si esas moscas les siguen causando problemas en un plazo de seis meses a un año, los derivaré a un especialista en retina”.
• A veces, el reembolso es la mejor opción. “Cuando llegamos a un callejón sin salida en el que no vamos a encontrar una solución; a veces, lo más barato es reembolsar al paciente”, dice el Dr. Loden. “Sentarnos y tener 20 visitas postops con un paciente en un año calendario no es un uso eficiente de nuestro tiempo. A veces es mejor seguir adelante, reembolsar al paciente, poner una lente monofocal y decirle: ‘Lo intentamos’”.
• Hágale saber al paciente que no necesita sentirse apresurado para tomar decisiones. “A veces, cuando conocemos a un paciente por primera vez, ya está programado para la cirugía”, dice la Dra. Khandelwal. “Si encontramos que el preoperatorio está tomando mucha más discusión de lo que anticipamos, puede ser el momento de decirle: ‘Esperemos a la cirugía para que pueda leer un poco y pensarlo más’. Uno de los problemas que veo en los pacientes multifocales frustrados es que no sentían que tuvieran tiempo antes de la operación para comprender las opciones de lentes. Por ello es que después están muy sorprendidos por algunos de los efectos secundarios que están experimentando con esa lente”.
Cuando se trata de derivaciones de intercambio de lentes, el Dr. Safran dice que sentirse apresurado es otra fuente de frustración para el paciente. “Muchos pacientes tienen la impresión de que la lente tiene que ‘salir’ en un mes o tres o seis meses, y se sienten apurados”, dice. “Sienten esta urgencia. Les digo que no hay prisa, podemos sacar la lente después de un año o dos o incluso cinco años. Les hago saber que sacaré la lente y que pueden tomarse el tiempo para pensarlo. Incluso pueden probarse las gafas primero. Eso a menudo ayuda mucho, solo hacerles saber eso.
“Otras veces, recibo a pacientes desilusionados cuyo segundo ojo ya está programado, pero no están satisfechos con el primer ojo”, continúa. “Les digo: ‘Vamos a obtener el primer ojo con el que pueda vivir, antes de que le hagan el segundo ojo’. Muchos médicos quieren hacer ese segundo ojo de inmediato, cuando los ojos funcionarán mejor juntos. Creo que esto pone nerviosos a muchos pacientes”.
En última instancia, ya sea un error refractivo o una patología lo que está causando la infelicidad del paciente, los cirujanos dicen que el paciente necesita sentirse parte del equipo. “Los pacientes necesitan saber qué está buscando un enfoque que le ayude mejorar su visión”, dice la Dra. Khandelwal. “Quieren que se escuchen sus quejas y quieren saber que no los abandonará ni renunciará a ellas”.
El Dr. Miller es consultor de Alcon, Johnson & Johnson Vision, BVI, Oculus, Longbridge Medical y LensAR.
La Dra. Khandelwal es consultora de Alcon,
Bausch + Lomb, Carl Zeiss Meditec, Dompé, Kala Pharmaceuticals y Ocular Therapeutix.
El Dr. Loden es investigador clínico de Johnson & Johnson Vision.
El Dr. Safran no tiene divulgaciones financieras relacionadas.